|
1.评分系统: 有关DLBCL的预后评估体系,目前临床上常用的有:IPI评分系统,aaIPI评分系统和NCCN-IPI评分系统。IPI评分系统是最早最经典非霍奇金的预后评估系统,aaIPI评分系统是针对年龄<60岁患者的预后评估系统,NCCN-IPI评分系统是针对弥漫大B患者提出的最新的预后评估系统。
涉及到的指标:年龄(是否大于60岁),体格状态(是否差),根据淋巴结的累及情况进行的Ann Arbor分期(是否Ⅲ、Ⅳ期),淋巴结外病变的数目(是否≥2),血清乳酸脱氢酶的水平(是否升高)5个指标,并按累计分值由低到高,分为低危、中低危、中高危、高危四个危险等级。
对年龄不超过60岁的患者,只考量体格状态(是否差),根据淋巴结的累及情况进行的Ann Arbor分期(是否Ⅲ、Ⅳ期),血清乳酸脱氢酶的水平(是否升高)3个指标,并按累计分值由低到高,分为低危、中低危、中高危、高危四个危险等级。
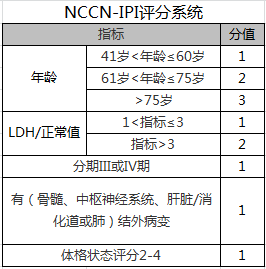
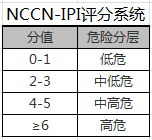
涉及到的指标:主要器官(骨髓、中枢神经系统、肝/胃肠道或肺)侵犯,根据淋巴结的累及情况进行的Ann Arbor分期(是否Ⅲ、Ⅳ期),体格状态(是否差),年龄,LDH比率,并按累计分值由低到高,分为低危、中低危、中高危、高危四个危险等级。
附:Ann Arbor分期 I 期:侵犯单个淋巴结区域(I)或单个结外部位(IE) II期: 侵犯2个或2个以上淋巴结区域,但均在隔肌的同侧(II),可伴有同侧的局限性结外器官侵犯(IIE) III期: 隔肌上下淋巴结区域均有侵犯(III),可伴有局限性结外器官侵犯(IIIE)或脾侵犯(IIIS)或两者均侵犯(IIIES)。 IV期:在淋巴结、脾脏和咽淋巴环之外,一个或多个结外器官或组织受广泛侵犯,伴有或不伴有淋巴结肿大等。 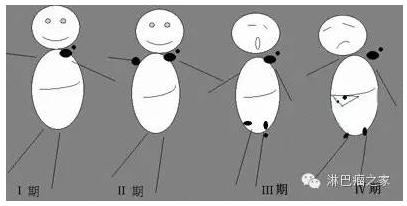
2.影响DLBCL患者预后的生物学标志: 随着对疾病病理机制研究的深入,细胞起源以及遗传学异常等生物学标志对DLBCL预后的影响越来越引起人们的关注。在CHOP方案治疗时代,生发中心B细胞(GCB)来源的DLBCL患者预后显著优于活化B细胞及介于两者之间的中间型,而后两者预后差异不明显,统称为non-GCB型。利妥昔单抗联合化疗显著改善了B细胞淋巴瘤的疗效,但在R-CHOP方案治疗时代,non-GCB型DLBCL的预后仍明显差于GCB型。近年的研究发现,高增殖活性(Ki-67≥80%)、Bcl-2与c-Myc高表达、p53缺失或突变、CD5+、EBV+等均对DLBCL患者预后有不同程度的影响。其中在MYC重排的基础上同时存在BCL2/IgH重排和(或)BCL6/IgH重排的双打击和三打击淋巴瘤(DHL和THL)被认为是预后最差的一种类型,采用R-CHOP方案治疗,患者的中位OS期不足1年。在2016年更新的WHO分类中,DHL和THL被正式命名为伴有MYC及BCL2和(或) BCL6重排的高级别B细胞淋巴瘤,成为一个独立亚型。
3.影响DLBCL患者预后的其他因素: 其他影响因素主要为特殊的组织类型和特殊的发病/受侵部位。既往的研究提示肿瘤细胞母细胞样或间变样改变、血管内DLBCL、浆母细胞型DLBCL、原发渗出性DLBCL及转化型DLBCL等特殊病理类型DLBCL预后较差。一些特殊部位如CNS、性腺生殖器、乳腺、肾上腺及骨髓等原发或受侵犯者较淋巴结或胃肠道DLBCL预后较差,其中尤以CNS原发或受侵犯对预后影响最为明显。
|  /1
/1 