|
作者:中山大学肿瘤防治中心儿童肿瘤科 孙晓非 来源:中国医学论坛报
儿童非霍奇金淋巴瘤(NHL)是高恶性度、侵袭性强的恶性肿瘤,起源于淋巴结及其他器官淋巴组织,发病率仅次于儿童白血病和脑瘤,位于儿童恶性肿瘤的第3位。儿童NHL与成人NHL在病理亚型、临床分期、治疗策略和方案以及患者预后均有所不同。目前,国外发达国家儿童NHL治疗策略是根据具体的病理亚型、临床分期和危险因素等进行分层治疗,长期生存率已达80%以上。
儿童NHL与成人NHL的比较
组织类型儿童NHL病理组织类型(比例)为伯基特淋巴瘤(Burkitt Lym phoma)(38%)、淋巴母细胞淋巴瘤(LBL)(29%)、弥漫大B细胞淋巴瘤(DLB CL)(20%)和间变大细胞淋巴瘤(ALCL)(10%),不同年龄段儿童NHL病理亚型发生率不同(图1)。 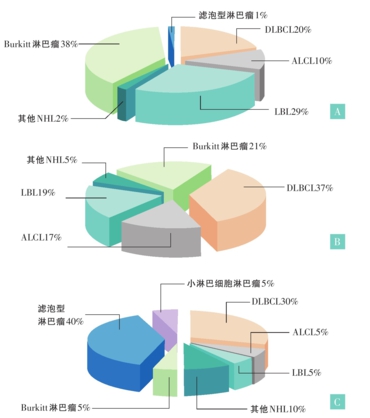
图1不同年龄段NHL亚型发生率,(A)0~14岁,(B)15~19岁,(C)20岁以上; 摘自《英国血液学杂志》(BrJ Haematol,2008,144:24)
淋巴结侵犯儿童NHL以淋巴结外侵犯为主,早期广泛播散和非邻近扩散,易侵犯骨髓,中枢神经系统(CNS)侵犯常见;成人NHL原发淋巴结侵犯更多见。
临床分期:儿童NHL采用圣裘德(St Jude)分期系统,成人NHL采用安阿伯(Ann Arbor)分期标准,治疗策略和方案有所不同。
治疗方案:儿童NHL恶性程度高,主张积极强化治疗。儿童LBL采用急性淋巴细胞白血病(ALL)治疗方案;广泛期Burkitt淋巴瘤和DLBCL采用短疗程、高强度、多药联合和CNS预防等方案;CHOP(环磷酰胺+多柔比星+长春新碱+泼尼松)方案很少用于儿童NHL。
儿童NHL根据不同病理类型,按危险因素分层治疗,儿童及青少年NHL患者的长期生存率已达80%,早期患者可达95%以上,广泛期患者也可达75%以上。
儿童Burkitt淋巴瘤的诊治
Burkitt淋巴瘤为高度恶性淋巴瘤,起源于成熟B淋巴细胞,几乎所有儿童Burkitt淋巴瘤都表达CD10,常见染色体t(8;14)异位,C-Myc基因重组是Burkitt淋巴瘤诊断金标准,罕见t(8;22)或t(2;8)异位。
临床表现:Burkitt淋巴瘤常见下颌骨侵犯、广泛腹内侵犯和骨髓侵犯,腹腔侵犯常表现为右下腹部包块或急性阑尾炎、肠套叠和小肠梗阻,多见于5~10岁男孩,手术难以切除;头颈区侵犯表现为扁桃体肿大,牙龈、鼻咽口咽及颈淋巴结肿大;骨髓和CNS侵犯恶性程度高,进展快,死亡率高。肿瘤可自发崩解,常伴有水、电解质等代谢紊乱,严重者致肾功能不全。
治疗:目前最好的治疗策略是按危险因素分层治疗,低危患者治疗强度降低(化疗2~4个疗程);高危患者加强治疗,采用短疗程、高强度多药联合和CNS预防。
采用德国B-NHL-BFM-90或95方案、法国LMB-89方案和美国国立癌症研究所(NCI)方案进行治疗,局限期患者5年无事件生存率(EFS)达95%~100%,广泛期患者5年EFS>80%。
本中心从1998年起采用德国B-NHL-BFM90或95方案治疗儿童Burkitt淋巴瘤,生存率明显改善,5年EFS达80%以上。
危险因素:分层极低危组(R1)为手术能完整切除的Ⅰ期和Ⅱ期患者。低危组(R2)为手术不能切除的Ⅰ期和Ⅱ期患者、乳酸脱氢酶(LDH)<500U/L的Ⅲ期患者。中危组(R3)为Ⅲ期且500U/L≤LDH<1000U/L的患者,Ⅳ期和成熟B细胞ALL(B-ALL)且LDH<1000U/L,CNS侵犯(-)的患者。高危组(R4)为Ⅲ期、Ⅳ期和成熟B-ALL伴LDH>1000U/L;CNS(+)的患者。 儿童DLBCL的诊治
儿童DLBCL常见于10岁以上儿童,起源于成熟B淋巴细胞,30%儿童DLBCL与Burkitt淋巴瘤有相似的基因信号。原发纵隔DLBCL是独特亚型,起源于胸腺B细胞。
临床表现:DLBCL与儿童Burkitt淋巴瘤相似,但较少侵犯骨髓和CNS,原发纵隔DLBCL好发大龄儿童和青少年,预后较其他部位DLBCL差。
治疗:根据危险因素分组,采用不同强度治疗,策略为短程、多药联合和CNS预防,局限期患者5年EFS达95%~100%,广泛期患者5年EFS>80%。
本中心从1998年起,采用德国B-NHL-BFM-90或95方案治疗儿童DLBCL,患者生存率明显改善,5年EFS达80%以上。
危险因素:分层与Burkitt淋巴瘤相同。
儿童Burkitt淋巴瘤和DLBCL常见临床问题
初诊CNS侵犯患者是否需要CNS放疗
国外研究已证实,初诊CNS侵犯的Burkitt淋巴瘤和DLBCL患者采用标准治疗方案,包括鞘内三联化疗和大剂量甲氨蝶呤(MTX)(5g/m2)静脉24小时滴注、36小时解救等治疗,对已获得完全缓解(CR)患者不需要进行CNS放疗。本中心对起病时伴有CNS侵犯的患者均按照高危方案治疗(不做头颅放疗),5年EFS率达86.7%,与无CNS侵犯患者生存率无显著差异,与国外报道一致。
早期患者是否可以再降低治疗强度
手术完整切除的Ⅰ期和腹部Ⅱ期低危Burkitt淋巴瘤及DLBCL瘤患者,是否可以仅采用类似CHOP方案化疗,不做鞘内化疗,降低治疗毒性。
法国研究报道显示,132例儿童及青少年Burkitt淋巴瘤及DLBCL患者,接受2个疗程COPAD方案[环磷酰胺(CTX)500mg/m2(d1-3);长春新碱(VCR)1.5mg/m2(d1,d6);泼尼松60mg/m2(d1~d6);多柔比星(ADR)60mg/m2(d1)],不做鞘内化疗,中位随访50.5个月,4年EFS为98.3%,总生存(OS)为99.2%,提示早期患者可在原基础上降低治疗强度。
利妥昔单抗可否改善生存
儿童Burkitt淋巴瘤及DLBCL细胞高表达CD20抗原(表达率为100%和98%),采用目前标准的治疗策略和方案,生存率大于80%,将利妥昔单抗加入目前高强度治疗方案的临床研究仍在进行。美国儿童肿瘤研究组(COG)于2011年美国血液病学会(ASH)年会和2012年美国临床肿瘤学会(ASCO)年会报道,利妥昔单抗联合高强度化疗治疗儿童高危Burkitt淋巴瘤和DLBCL患者的临床研究,结果显示可使晚期患者获益,特别是CNS侵犯患者效果更好。本中心近年来对该类患者也采用利妥昔单抗联合B-NHL-BFM方案治疗。
儿童LBL与ALL的鉴别与诊治
淋巴母细胞淋巴瘤(LBL)和急性淋巴细胞白血病(ALL)是同一肿瘤的不同临床表现,LBL最初部位在胸腺,ALL最初部位在骨髓;根据免疫表型可分为前T或前B-LBL/ALL,常表达末端脱氧核酸转移酶(TdT),是LBL与其他淋巴瘤鉴别的标记;二者形态学难以鉴别,免疫表型明显重叠,最新研究显示二者在基因表达谱和生长调控通路上存在差别,但对临床预后和治疗意义尚不清楚。
临床表现:75%的病例表现为前纵隔肿块,胸腔渗出,上腔静脉压迫综合征,常侵犯骨髓、肝脾、中枢神经系统(CNS)等。B-LBL好发儿童,常侵犯淋巴结、皮肤、骨、骨髓和CNS等。一般而言,骨髓幼稚淋巴细胞>25%诊断为ALL,<25%则诊断为淋巴瘤骨髓侵犯,但这仅是人为划分,这种划分的生物学和临床意义尚未知。
治疗:首选全身化疗,采用类似ALL的治疗方案,患者疗效与生存优于采用淋巴瘤方案。目前,疗效最好的是德国NHL-BFM-90或95(LBL)方案,包括诱导缓解、巩固治疗、再诱导缓解、中枢预防和维持治疗,总治疗时间2年,两种方案的5年无事件生存率(EFS)分别为90%和82%。本中心1998年起采用改良NHL-BFM-90方案治疗儿童及青少年LBL,生存率明显提高(1998年前20%提高至现在75%以上),证明中国儿童青少年LBL患者可耐受德国NHL-BFM高强度治疗方案,改善生存率。
危险因素:分层低危组为临床Ⅰ和Ⅱ期;中危组为临床Ⅲ和Ⅳ期;高危组,诱导缓解第33天全面评估,存在以下任何一种情况均定为高危,即肿瘤缩小<70%、骨髓淋巴瘤细胞>5%、脑脊液仍找到淋巴瘤细胞和肿瘤进展。
儿童间变大细胞淋巴瘤(ALCL)
ALCL起源于成熟T淋巴细胞,表达T细胞抗原(CD3),所有ALCL均表达CD30,90%儿童ALCL涉及ALK基因的染色体重组,从而导致NPM-ALK融合蛋白表达。
临床表现:易侵犯淋巴结和结外组织,包括皮肤、软组织、肺和骨,较少侵犯中枢神经系统和骨髓;ALCL常伴高热和体重下降,常易误诊为感染,部分患者可合并噬血细胞综合征。
治疗:儿童ALCL根据临床症状、影像学和骨扫描等进行临床分期和危险度分组,首选化疗。德国多中心协助组(BFM)对局限期(Ⅰ/Ⅱ期)ALCL采用与B-非霍奇金淋巴瘤(NHL)相似化疗方案可获得很好疗效;美国儿童肿瘤研究组(POG)采用3个疗程CHOP方案,5年EFS为88%。
广泛期患者最佳治疗策略和方案仍未清楚,采用ALL方案8年生存率为65%,但用德国B-NHL-BFM-90方案的5年EFS达76%,低危组100%,中危组73%,高危组79%。本中心采用改良BFM方案治疗儿童间ALCL,生存率获得明显改善,5年EFS为84%。
危险因素:分层德国BFM治疗儿童及青少年系统性ALCL分组如下:K1为手术完整切除的Ⅰ期和Ⅱ期患者;K2为手术不能切除的Ⅱ期和Ⅲ期患者;K3为Ⅳ期或多发骨侵犯。
本中心改良的BFM-90方案分组:R1为Ⅰ期、Ⅱ期患者;R2为Ⅲ期患者;R3为Ⅳ期患者或Ⅲ期患者2个疗程后疗效部分缓解(PR)。
儿童淋巴瘤的随访――胸腺反应性增生 化疗药物可抑制儿童及青少年的胸腺功能,化疗结束后免疫功能重建,胸腺出现反应性增生,影像学显示前纵隔肿块,需要与淋巴瘤鉴别诊断。
本中心分析26例化疗后出现胸腺反应性增生的患者,发现出现增生的中位时间为停止化疗后4个月,患者一般情况良好,除影像学显示肿块位于前纵隔胸腺位置外,无任何其他部位病灶;
CT显示肿块边界光滑、密度均匀;PET-CT检查示孤立前纵隔肿块影;为了不遗漏复发也不过度治疗,采用全身检查,如果仅是孤立前纵隔病变,影像学检查符合上述表现,患者一般情况良好,则密切观察,定期随访,大部分患者逐渐恢复正常。
青少年NHL采用儿童NHL方案疗效是否相同
发达国家儿童及青少年恶性肿瘤年龄范围为<18岁,美国为<21岁,德国BFM对0~18岁儿童及青少年NHL采用相同的治疗策略和方案。按年龄进行生存分析(<15岁和15岁~18岁两组),5年总EFS分别为85±1%和79±2%(P=0.014);亚组分析显示T-LBL在两组生存无差别,伯基特(Burkitt)淋巴瘤/ALL在两组无差别,弥漫大B细胞淋巴瘤(DLBCL)儿童组好于青少年组,原发纵隔DLBCL和ALCL在两组无差别。
本中心大部分患者为18岁以下,个别20~26岁左右,可耐受NHL-BFM方案,获得良好总生存(OS);青少年和年轻成人患者化疗毒性比儿童患者大,须密切观察并及时处理。
儿童LBL常见临床问题处理
巨大纵隔巨大纵隔肿块化疗后完全缓解肿块化疗后完全缓解(CR)是否需要行局部放疗
T-LBL患者常伴随巨大前纵隔肿块,化疗后纵隔肿块明显缩小和缓解,NHL-BFM-90研究显示,所有化疗后CR的患者未行纵隔局部放疗,5年EFS为90%,不做纵隔放疗不影响生存和局部复发。本中心仅对治疗全部结束后正电子发射体层摄影(PET-CT)检查有局部残留的患者行残留病灶放疗,其余患者均不作纵隔放疗,中危患者的5年OS率达85%。
诱导期间类固醇和门冬酰胺酶副作用的处理
应用大剂量类固醇和左旋门冬酰胺酶(L-ASP)会产生副作用,需要监测患者的血糖、肝功能、凝血功能;当纤维蛋白原<0.7g/L时,需补充纤维蛋白原后再继续应用L-ASP;静脉插管患者需要定期行B超检查,及时发现血栓并处理;骨痛和行走障碍者需要采用磁共振成像(MRI)检查,及时发现骨坏死,停止类固醇应用,降低骨坏死的严重性;腹痛需要检测淀粉酶和(或)胰腺B超检查;血糖升高需要应用胰岛素等对症处理。
诱导期间的化疗指征如何掌握
LBL和ALL的化疗密度大,每次化疗间隔短,第1个月基本上每周或每3天一次化疗,至第3周或第4周,血象≤1~2×109/L,粒细胞绝对值<0.5×109/L,血小板下降<50×109/L,此时应继续化疗,密切监测血象,以免暂停化疗影响剂量强度和疗效。在CAM阶段,每周化疗4天,暂停3天,血象同样下降,按方案要求粒细胞绝对值>0.2×109/L,血小板>30×109/L时,可继续阿糖胞苷(Ara-C)化疗,环磷酰胺(CTX)化疗前则需粒细胞绝对值>0.5×109/L,血小板>50×109/L。
T-LBL是否需要做预防性CNS放疗
T-LBL/ALL常侵犯CNS,化疗方案中对起病时无CNS侵犯患者进行积极预防治疗,例如,中危患者整个治疗期间共进行诱导鞘内化疗11次,大剂量甲氨蝶呤(MTX)4次。NHL-BFM-95(LBL)方案对无CNS侵犯的Ⅲ期或Ⅳ期T-LBL患者,取消头颅预防照射,单用鞘内注射联合大剂量MTX(5g/m2)24小时静脉滴注,CNS复发不明显增加,不需要行头颅预防照射。
儿童ALCL常见临床问题处理
可否取消鞘内化疗
德国ALCL99随机临床研究结果显示,取消鞘内化疗不影响EFS和OS。目前,本中心对早期患者可考虑不做鞘内化疗,但对广泛期患者还是按方案要求行鞘内化疗。
加入长春新碱可否改善晚期患者碱可否改善晚期患者OS率
复发患者采用单药长春新碱CR率达83%,但是德国ALCL99随机临床研究显示加入长春新碱可延迟复发时间,但总生存率无差别,目前也未将长春新碱加入初治方案中。
复发难治ALCL患者有效的挽救化疗方案
通过积极挽救治疗,仍然有不少复发ALCL患者可获得长期生存,本中心6例采用BFM方案化疗后复发ALCL患者,2例患者放弃治疗后死亡,其余4例患者采用积极挽救化疗,生存时间最长者已达10年。 靶向治疗在复发难治ALCL中的应用
克唑替尼是针对ALK/c-MET的小分子抑制剂,美国儿童肿瘤研究组(COG)临床研究显示,8例难治复发儿童ALCL口服单药克唑替尼作为挽救性治疗,7例患者获得CR(88%);采用抗CD30单克隆抗体(Brentuximab vedotin)治疗复发难治ALCL,临床研究显示58例患者中,34例(59%)患者获得CR,16例(28%)患者获得PR,总有效率85%,目前仍在临床研究。
总结
目前,儿童及青少年NHL生存率明显改善,采用现有标准治疗,治愈率达80%以上,优于成人NHL。准确病理分型、临床分期及危险因素分层非常重要,按危险因素分层治疗的策略和方案有助于改善患者生存率,降低远期副作用。本中心治疗儿童NHL的经验可证明,中国儿童及青少年可耐受国外治疗策略和方案,改善生存率。
|  /1
/1 